0769-39003909
0769-39003909 每年3月8-14日是世界青光眼周,今年主题:Uniting for a Glaucoma-Free World(同心守护,无青视界)。这一全球倡议,呼吁每个人、每个家庭、每个社区携手,对抗这位“沉默的视力小偷”。
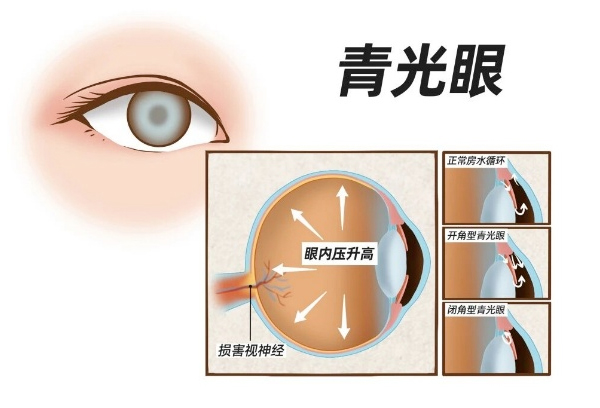
青光眼被称为沉默的光明窃贼,早期无症状、悄悄损伤视神经,致盲不可逆。它是全球首位不可逆致盲眼病,威胁全球超7800万人视力,中国青光眼患者人数接近全球青光眼患者总人数的1/4,致盲人数高达567万,位居全球首位。更值得警惕的是,它并非老年人“专属”,从婴幼儿到青壮年,都可能被盯上。 今天,和你一起读懂青光眼,把护眼主动权握在手里。 青光眼是一组以眼压异常、视神经损伤、视野缺损为核心的慢性眼病,房水循环受阻是关键诱因。 - 多数人早期毫无感觉,视野慢慢缩窄,发现时已损伤严重。 - 一旦视神经受损,视力与视野无法恢复。 - 可防可控可管理,早筛查是唯一有效防线。
✅ 年龄≥40岁,风险随年龄显著上升 ✅ 有青光眼家族史(直系亲属患病风险升高) ✅ 高度近视/远视(≥600度) ✅ 糖尿病、高血压、眼底病史 ✅ 长期用激素类药物、眼外伤史 ✅ 长期熬夜、关灯玩手机、情绪易波动
- 偶尔眼胀、头痛、看灯光有彩虹圈 - 视野变窄、走路易撞门框、视物有遮挡感 - 急性发作:剧烈眼痛、头痛、恶心呕吐、视力骤降(立即就医) 1 青光眼为什么叫“视力小偷”?
青光眼被称为“视力小偷”,核心是其损伤具有隐匿性和不可逆性。我们的视神经负责传递视觉信号,青光眼会逐步损伤视神经纤维,但早期仅会蚕食周边视野,中心视力仍保持正常,双眼部分可互补,因此患者很难察觉;当中心视力受影响时,视神经已发生严重且不可逆转的损伤,视力和视野无法恢复,因此会给人“不知不觉就瞎了”的错觉。
2 眼睛不疼不痒,也会得青光眼吗? 当然会,且这类情况十分常见。临床上占比很高的原发性开角型青光眼,以及部分慢性闭角型青光眼,病程进展缓慢,全程几乎没有眼痛、眼胀等不适症状。只有当疾病发展到中晚期,视野缺损严重时,患者才会发现异常,这也是很多青光眼患者延误诊治的主要原因。 3 熬夜、看手机,会诱发青光眼吗?
对高危人群而言,这类行为确实可能成为青光眼急性发作的诱因。熬夜会让眼睛处于疲劳状态,调节功能紊乱;关灯后长时间看手机,黑暗环境会使瞳孔散大,可能堵塞房角(眼内房水排出的通道),导致房水排出受阻、眼压急剧升高,进而诱发闭角型青光眼急性发作。即使是非高危人群,长期如此也会增加眼部负担,提升患病风险。
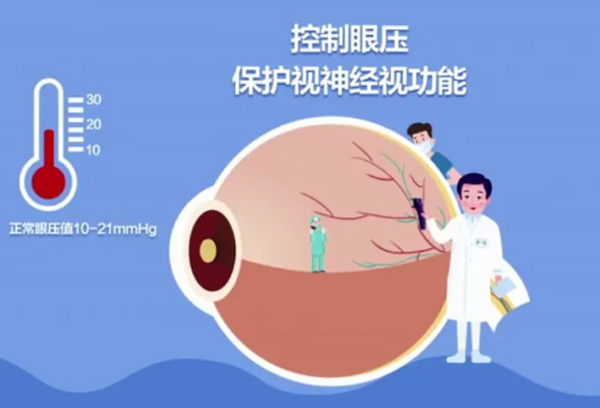
4 家里有人青光眼,我会不会被遗传? 青光眼具有明显的家族遗传倾向,但并非绝对的“遗传病”。如果直系亲属患有青光眼,你的患病风险会比普通人群高出数倍,尤其是原发性开角型青光眼和闭角型青光眼,遗传相关性更为显著。不过这并不意味着一定会发病,而且闭角型青光眼的急性发作是可以提前打激光或做白内障手术预防的,而开角型青光眼只要定期做青光眼专项筛查,早发现、早干预,就能有效避免视野受损。 5 眼压高就是青光眼?多久查一次才安全? 眼压高≠青光眼。临床上存在“高眼压症”,这类人群眼压虽高于正常范围,但视神经未受损伤,无需治疗;同时也有“正常眼压性青光眼”,患者眼压在正常区间,却已出现视神经损伤和视野缺损。 • 普通人群:40岁后每年做1次青光眼专项检查(眼压、房角、视盘、视野); • 高危人群(有家族史、高度近视、糖尿病/高血压患者等):建议每半年做1次专项筛查; • 已确诊高眼压症或可疑青光眼者:需遵医嘱3~6个月复查1次。
下一篇:没有了